FATORES DE RISCO ASSOCIADOS AO DESENVOLVIMENTO DE FLEBITE
RISK FACTORS ASSOCIATED WITH THE DEVELOPMENT OF PHLEBITIS
FACTORES DE RIESGO ASOCIADOS AL DESARROLLO DE FLEBITIS
Tipo de artigo: Revisão Integrativa
Autores
Lucas Dalvi Armond Rezende
Enfermeiro. Mestrando em Medicina pela disciplina de Endocrinologia pela Faculdade de Medicina da Universidade Federal do Rio de Janeiro. Docente do Departamento de Enfermagem do Centro Universitário Salesiano (UniSales). ORCID: https://orcid.org/0000-0002-3313-852X.
Marco Antônio Oliveira Brito
Estudante de Medicina pela Escola Superior de Ciências da Santa Casa de Misericórdia de Vitória. ORCID: https://orcid.org/0009-0001-5711-0353
Davi de Souza Catabriga
Médico. Residente pelo Programa de Residência Médica de Cirurgia Geral pelo Hospital Santa Casa de Misericórdia de Vitória (HSCMV). ORCID: https://orcid.org/0000-0003-2937-9731
Lucas Zon de Andrade
Médico. Residente pelo Programa de Residência Médica de Clínica Médica pelo Hospital Santa Casa de Misericórdia de São Paulo (HSCMV). ORCID: https://orcid.org/0000-0002-0325-5047
Gabriel Confalonieri Bertoldi
Estudante de Medicina pela Escola Superior de Ciências da Santa Casa de Misericórdia de Vitória. ORCID: https://orcid.org/0009-0003-3046-7744
Dhener Havel Ribeiro Silva Nascimento
Enfermeiro. Residente pelo Programa de Residência Multiprofissional em Enfermagem em Urgência e Trauma do Hospital de Contagem. ORCID: https://orcid.org/0000-0002-0325-5047
Paula de Souza Silva Freitas
Enfermeira. Mestre e Doutora em Saúde Coletiva pela UFES. Docente do Departamento de Enfermagem da Universidade Federal do Espírito Santo. Docente do Programa de Pós-Graduação em Enfermagem (PPGENF) - Mestrado Profissional da UFES. ORCID: https://orcid.org/0000-0001-9066-3286
RESUMO
Objetivo: Investigar os fatores de risco associados ao desenvolvimento de flebite em adultos. Métodos: Trata-se de uma revisão integrativa de literatura nas bases MEDLINE/PubMed, Literatura Latino-Americana e do Caribe em Ciências da Saúde, Base de Dados da Enfermagem, Índice Bibliográfico Español en Ciencias de la Salud, Bibliografia Nacional em Ciências da Saúde Argentina, Index Medicus para o Pacífico Ocidental e Centro Nacional de Informação de Ciências Médicas de Cuba. Para isso apropriou-se dos descritores de ciência em saúde para realizar a busca com intervalo temporal de 2019 a 2024, sendo nas línguas portuguesa, inglesa e espanhola. Resultados: Nota-se que das 10 produções incluídas para a revisão, evidenciou-se que o tempo de internação, o uso de antibióticos, o local da punção e a idade do doente são os fatores mais frequentes associados à complicação. Além disso, poucas produções especificaram qual a etiologia da flebite e calibre do dispositivo de infusão foi associado à maiores incidências de flebite. A comunicação interprofissional e o registro adequado em prontuário são partes fundamentais no cuidado e prevenção da flebite. Conclusão: A prevenção de flebite é um cuidado que deve ser inerente a todos os profissionais de saúde, em especial ao médico e ao enfermeiro. Cabe a eles a discussão sobre os medicamentos de uso do paciente, acidez, osmolaridade, treinamento da equipe multiprofissional, e a identificação de pacientes passiveis de desenvolvimento de flebite, a fim de proporcionar melhor hospitalização e redução de eventos adversos.
DESCRITORES: Flebite; Evento Adverso no Local da Infusão; Assistência Hospitalar; Segurança do paciente.
ABSTRACT
Objective: To investigate the risk factors associated with the development of phlebitis in adults population. Methods: This is an integrative literature review including the MEDLINE/PubMed databases, Latin American and Caribbean Literature in Health Sciences, Nursing Database, Spanish Bibliographic Index in Health Sciences, National Bibliography in Health Sciences Argentina, Index Medicus for the Western Pacific and Cuba's National Center for Medical Sciences Information. The health science descriptors were used to carry out the research between from 2019 to 2024, in Portuguese, English and Spanish. Results: About that of the 10 articles included for the review, the length of stay, the use of antibiotics, the puncture site and the patient's age are the most frequent factors associated with the complication. Furthermore, few studies specified the etiology of phlebitis and the caliber of infusion device was associated with higher incidences of phlebitis. Interprofessional communication and adequate medical records are fundamental resourses in the care and prevention of phlebitis. Conclusion: Preventing phlebitis is a care that must be inherent to all health professionals, especially doctors and nurses. It is up to them to discuss the patient's medications, acidity, osmolarity, training of the multidisciplinary team, and the identification of patients likely to develop phlebitis, in order to provide better hospitalization and reduce adverse events.
RESUMEN
Objetivo: Investigar los factores de riesgo asociados al desarrollo de flebitis en la población adulta. Métodos: Se realizó una revisión integrativa de la literatura que incluyó las bases de datos MEDLINE/PubMed, Literatura Latinoamericana y del Caribe en Ciencias de la Salud, Nursing Database, Índice Bibliográfico Español en Ciencias de la Salud, Bibliografía Nacional en Ciencias de la Salud Argentina, Index Medicus para el Pacífico Occidental y el Centro Nacional de Información en Ciencias Médicas de Cuba. Se utilizaron descriptores en ciencias de la salud para realizar la investigación entre 2019 y 2024, en portugués, inglés y español. Resultados: De los 10 artículos incluidos en la revisión, la duración de la hospitalización, el uso de antibióticos, el sitio de punción y la edad del paciente fueron los factores más frecuentes asociados con la complicación. Además, pocos estudios especificaron la etiología de la flebitis y el calibre del dispositivo de infusión se asoció con una mayor incidencia de flebitis. La comunicación interprofesional y una historia clínica adecuada son recursos fundamentales en la atención y la prevención de la flebitis. Conclusión: La prevención de la flebitis es una atención que debe ser inherente a todos los profesionales de la salud, especialmente médicos y enfermeras. Les corresponde discutir la medicación del paciente, la acidez, la osmolaridad, la capacitación del equipo multidisciplinario y la identificación de pacientes con probabilidad de desarrollar flebitis, con el fin de brindar una mejor hospitalización y reducir los eventos adversos.
INTRODUÇÃO
A terapia infusional intravenosa é um procedimento técnico-científico eminentemente executado em ambiente hospitalar por médicos, e principalmente pela equipe de enfermagem. O acesso periférico é realizado pela inserção de um cateter em uma veia periférica, principalmente em rede venosa dorsal de mãos e antebraço1.
A flebite é a inflamação de uma veia, sendo uma complicação comum associada com a utilização de cateteres intravenosos periféricos. Alguns aspectos são descritos como fatores de risco para o aparecimento da flebite como: tempo de permanência do cateter, local de punção, tempo de internação, uso de antibióticos, intervenção de urgência, sexo, e número de punções por pacientes2,3.
A flebite é classificada conforme os sinais clínicos apresentados pelo paciente em quatro graus, sendo estes: grau 1 - eritema ao redor do cateter intravenoso periférico (CIP), com ou sem dor; grau 2 - dor local com eritema e/ou edema; grau 3 - dor local com eritema, edema, endurecimento, cordão venoso palpável; grau 4 - dor local com eritema, endurecimento e formação de cordão venoso palpável > 2,5cm com drenagem purulenta. Além disso, a flebite pode ser caracterizada de acordo com os fatores causais em flebite mecânica, bacteriana, pós-infusional e química4.
Segundo o Programa Nacional de Segurança do Paciente, a assistência em saúde deve ser realizada com vistas à segurança dos pacientes, promovendo redução de riscos assistenciais ao mínimo aceitável. Segundo a Infusion Nurse Society, a taxa aceitável de flebite deve ser 5% ou menos para uma determinada população. Torna-se necessário, desta maneira, uma reflexão crítica acerca do papel dos profissionais de saúde, em especial de médicos e enfermeiros, acerca do cuidado do paciente com dispositivos intravenosos, tendo em vista que a flebite pode ser uma via inicial de agravos mais complexos, como a sepse3,5.
Desta forma, objetivou revisar a literatura acerca dos fatores de risco para desenvolvimento de flebite, buscando melhorar a prática baseada em evidência, compreendendo seu fenômeno fisiopatológico e fatores preventivos.
MÉTODO
Trata-se de uma revisão integrativa de literatura, a fim de possibilitar uma síntese dos estudos e gerar um conhecimento a respeito da temática escolhida6. A RIL é um método de pesquisa desenvolvido na medicina baseada em evidência, a qual permite a incorporação de evidências nas práticas clínicas. A sua finalidade se resume em reunir e sistematizar o resultado de pesquisas sobre determinado tema ou questão, contribuindo na robustez do assunto. Para isso, a RIL possui 6 etapas que serão destrinchadas à frente7.
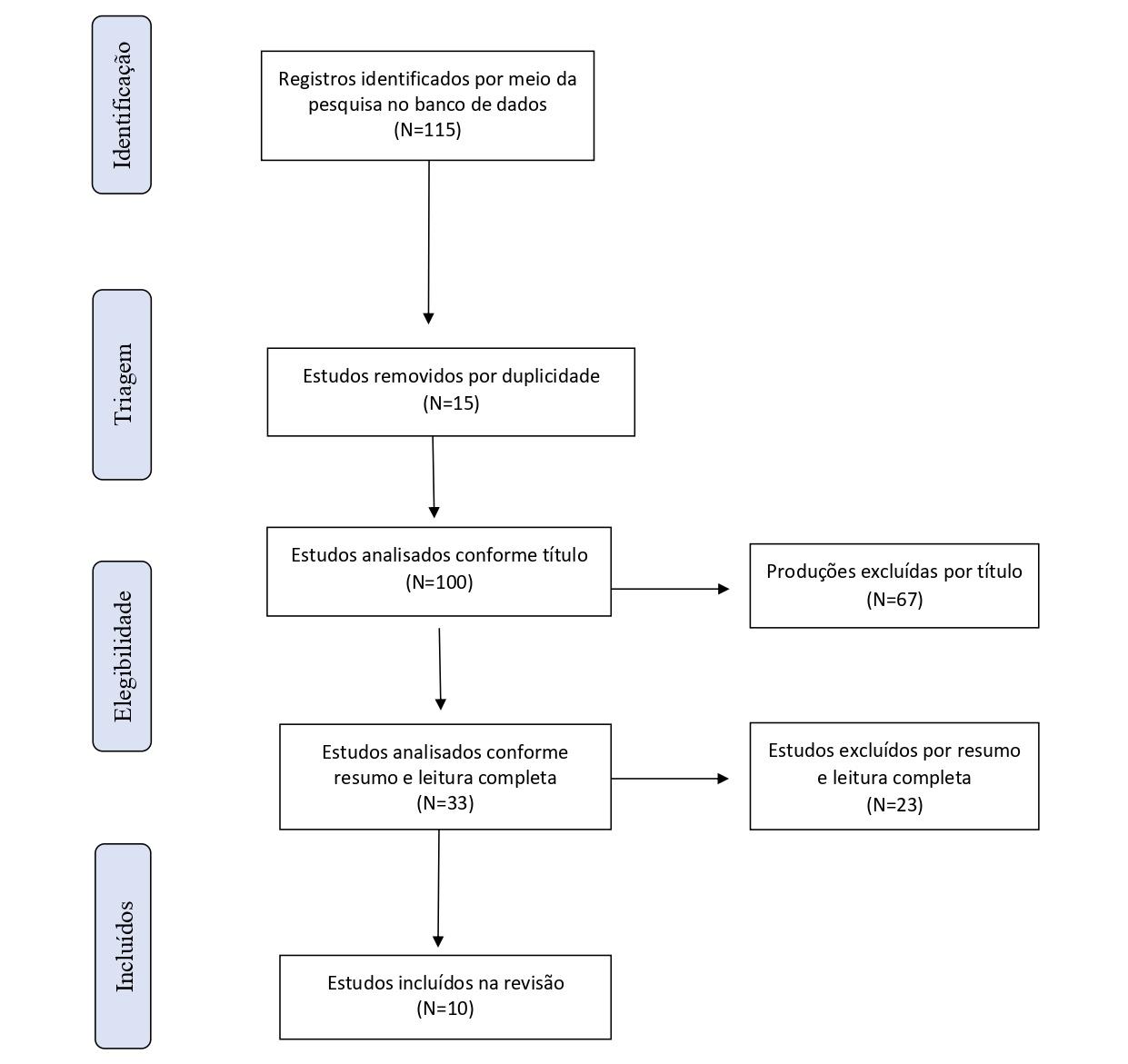
O estudo seguiu as 6 etapas propostas para a revisão integrativa de literatura, contemplando a síntese da questão norteadora, busca dos estudos primários, extração dos dados selecionados, análise dos estudos incluídos, interpretação dos dados e apresentação da revisão. A declaração Preferred Reporting Items for Systematic Review and Meta-Analys extension (PRISMA)8 foi utilizada para resumir o processo de seleção dos estudos e suas etapas, sendo representada na Figura 1.
Na primeira etapa da pesquisa, ocorreu a escolha do tema, em conjunto com a delimitação da pergunta norteadora: “Quais as evidências científicas acerca dos fatores de risco associados ao desenvolvimento de flebite?”. Além disso, foi realizado a escolha das palavras-chaves em português e inglês por meio dos Descritores de Ciência em Saúde/Medical Subjects Headings (DeCs/MeSH), sendo eles: Flebite/Phlebitis, Cateterismo Venoso Periférico/Catheterization, Peripheral, Cuidado Médico/Medical Care e Cuidado de Enfermagem/Nursing Care.
A busca de dados foi realizada nas bases de dados Medical Literature Analysis and Retrieval System Online MEDLINE/PubMed, Literatura Latino-Americana e do Caribe em Ciências da Saúde (Lilacs), Base de Dados da Enfermagem, Índice Bibliográfico Español en Ciencias de la Salud, Bibliografia Nacional em Ciências da Saúde Argentina (BINACIS), Index Medicus para o Pacífico Ocidental (WPRIM) e Centro Nacional de Informação de Ciências Médicas de Cuba (CUMED), nos idiomas inglês, português e espanhol.
Os critérios de inclusão foram: artigos originais disponíveis online na íntegra, com ano de publicação entre 2019 a 2024, nas línguas portuguesa, inglesa e espanhola, e realizados com sujeitos adultos com cateter intravenoso periférico, internados na unidade de internação, maternidade, pronto socorro, ou unidade de terapia intensiva. Além disso, foram excluídos monografias, dissertações ou teses e preprints.
Para a seleção dos artigos, foi analisado inicialmente o título e resumo do artigo para assegurar que os mesmos contemplavam o objetivo de estudo e critérios estabelecidos. Após a identificação dos estudos pertinentes à temática, foi realizado leitura completa e exploratória, com destaques dos pontos principais e relevantes encontrados. O quadro 2 apresenta os dados bibliográficos acerca do ano de publicação, autores, título do artigo e objetivo, já o quadro 3 apresenta os principais achados, bem como nível de evidência, delineamento e população de estudo.
Para a classificação do nível de evidência dos estudos foi utilizada a classificação proposta por Melnyk e Fineout-Overholt (2015)7, sendo esta: forte, moderada e fraca. Sua descrição está exposta no quadro 1 abaixo.
Quadro 1 - Definição e classificação do nível de evidência
NE | CLASSIFICAÇÃO |
Forte | Nível 1 - as evidências são provenientes de revisão sistemática ou metanálise de todos relevantes ensaios clínicos randomizados controlados ou oriundas de diretrizes clínicas baseadas em revisões sistemáticas de ensaios clínicos randomizados controlados; Nível 2 - evidências derivadas de pelo menos um ensaio clínico randomizado controlado bem delineado |
Moderado | Nível 3 - evidências obtidas de ensaios clínicos bem delineados sem randomização; Nível 4 - evidências provenientes de estudos de coorte e de caso-controle bem delineados; ensaio clínico não randomizado, caso-controle ou coorte |
Fraco | Nível 5 - evidências originárias de revisão sistemática de estudos descritivos e qualitativos; Nível 6 - evidências derivadas de um único estudo descritivo ou qualitativo; Nível 7 - evidências oriundas de opinião de autoridades e/ou relatório de comitês de especialistas |
Fonte: Adaptado de Melnyk e Fineout-Overholt (2015).
Legenda: NE - Nível de Evidência.
RESULTADOS
Na investigação realizada nas bases de dados referidas foram encontrados 115 artigos, sendo excluídos 15 produções por duplicata. Após este processo, foi realizada a leitura de 100 produções por título e resumo, sendo excluídos 67 produções. Dentre as 33 produções restantes, foram excluídos 23 artigos por não contemplarem a temática da pesquisa em leitura completa. Dessa forma, foram selecionados 10 (8,69%) produções para a revisão.
Figura 1 – Fluxograma PRISMA para seleção de artigos.
Fonte: Autoral (2024).
Os países de origem dos estudos foram o Brasil com sete artigos (70%), seguidos de uma produção da Espanha (10%%) e duas produções dos Estados Unidos da América (20%). As revistas não se repetiram, possuindo uma publicação para cada, sendo elas: Revista de Epidemiologia e Controle de Infecção, Revista da Escola de Enfermagem da USP, Investigacion y educacion en enfermaria, Revista Gaúcha de Enfermagem, Revista de Enfermagem Referência, Jornal Brasileiro de Economia da Saúde, Nursing Research and Practice, Revista Baiana de Enfermagem, Cogitare Enfermagem e Healthcare. Notou-se prevalência de revistas com escopo da área de enfermagem, sendo apenas três revistas com escopo aberto sobre ciências da saúde.
Infere-se um aumento nas buscas e pesquisas com relação aos últimos anos, em especial no ano de 2023 contando com três produções (30%), 2021 com dois artigos (20%), 2022 com dois artigos (20%), 2017 com um artigo (10%) e 2019 com um artigo (10%). O quadro 2 apresenta os artigos incluídos, conforme ano, periódico publicado, título do artigo e objetivo de pesquisa.
Quadro 2 - Quadro sinóptico com os artigos incluídos por autores, título, ano e periódico publicado.
Nº | Citação | Periódico | Artigo | Objetivo |
1 | Pereira et al., 20199 | Revista de Epidemiologia e Controle de Infecção | A segurança do paciente no contexto das flebites notificadas em um hospital universitário | O presente estudo visa descrever as flebites notificadas em um hospital universitário e assim contribuir com possíveis ações de melhoria na qualidade do cuidado e na segurança do paciente. |
2 | Furlan et al., 202110 | Revista da Escola de Enfermagem da USP | Avaliação da ocorrência do evento adverso flebite em pacientes de uma Unidade de Internação Clínica | Analisar as causas e motivos associados à ocorrência de flebite em Unidade Médica de Internação de um hospital geral privado e de grande porte. |
3 | Cortés et al., 202211 | Investigacion y educacion en enfermeria | Avaliação de indicadores de um Programa de Dispositivos de Acesso Vascular liderado por profissionais de enfermagem num hospital universitário de alta complexidade na Colômbia | Avaliar indicadores de resultados do programa de acesso vascular especializado liderado pela enfermagem durante o período de um ano |
4 | Urbanetto et al., 20181 | Revista Gaúcha de Enfermagem | Fatores de risco para o desenvolvimento da flebite: revisão integrativa da literatura | Descrever as evidências científicas publicadas na literatura acerca dos fatores de risco para o desenvolvimento das flebites. |
5 | Tendeiro et al., 202312 | Revista de Enfermagem Referência | Flebite associada a cateter venoso periférico e a administração de medicamentos: Análise retrospetiva de incidentes | Analisar os incidentes de flebite associada ao cateter venoso periférico e aos medicamentos administrados em doentes adultos internados e as suas consequências. |
6 | Ribeiro et al., 202313 | Jornal Brasileiro de Economia da Saúde | Flebite associada ao cateter venoso periférico em cardiologia: incidência, fatores de risco e custos associados | Determinar a incidência de flebite, fatores de risco associados e custos diretos de tratamento. |
7 | Kassahun et al., 202214 | Nursing Research and Practice | Incidence and Associated Factors of Failed First Peripheral Intravenous Catheters among Adult Patients at Medical Surgical Wards in Public Referral Hospitals of West Amhara, Ethiopia, 2021 | O objetivo deste estudo é avaliar a incidência e os fatores de falha nos primeiros cateteres intravenosos periféricos entre adultos pacientes em hospitais públicos de referência da região de Amhara, Etiópia. |
8 | Mota et al., 202015 | Revista Baiana de Enfermagem | Incidência e caracterização das flebites notificadas eletronicamente em um hospital de ensino | Analisar a incidência e as notificações de flebite em um hospital de ensino. |
09 | Guanche–icilia et al., 202116 | Healthcare | Prevention and Treatment of Phlebitis Secondary to the Insertion of a Peripheral Venous Catheter: A Scoping Review from a Nursing Perspective | Identificar evidências disponíveis sobre intervenções de enfermagem para prevenção e tratamento da flebite secundária à inserção de cateter venoso periférico. |
10 | Furlan et al., 202317 | Cogitare Enfermagem | Processo de inserção, manutenção e retirada de cateter intravenoso periférico: análise preventiva de riscos | Demonstrar a aplicabilidade do Healthcare Failure Mode and Effect Analysis (HFMEA), para analisar, preventivamente, os riscos relacionados ao processo de inserção, manutenção e remoção de cateteres intravenosos periféricos. |
Fonte: Autoral (2024).
Para apresentação dos achados relevantes das 10 produções selecionadas, o quadro 3 apresenta o delineamento de estudo, sujeitos envolvidos, nível de evidência, número de acessos vasculares, e principais achados. Nos principais achados foi realizada uma busca ativa com relação à frequência de flebite, variáveis associadas à flebite, grau de flebite, intervenções no tratamento e local de internação.
Quanto à primeira categoria, 37,5% apresentaram a flebite como frequência e 62,5% como incidência, quando aplicável. Em relação à categoria de variáveis associadas à flebite, evidenciou-se que o tempo de internação, o uso de antibióticos, o local da punção e a idade do doente são os fatores mais frequentes associados à complicação.
Adicionalmente, embora apenas 30% dos estudos tenham descrito o grau de flebite observado nos pacientes, a escala Visual Infusion Phlebitis (VIP) foi usada com maior frequência pelos autores. Além disso, com base nessa escala, as flebites de grau 1 e grau 2 foram constatadas em maior número.
Em relação às intervenções para tratamento da complicação do acesso venoso periférico, a remoção do catéter e a aplicação de gelo sobre a área acometida foram as principais medidas citadas pelos autores, seguidas de uso de tratamento tópico.
Quanto ao local de internação dos pacientes, foram observados tanto pacientes internados em unidade de internação clínica intensiva e não intensiva, quando especificado no estudo.
Quadro 3 - Quadro sinóptico com delineamento, sujeitos envolvidos e principais achados nos artigos incluídos.
Nº | Delineamento Sujeitos envolvidos Nível de evidência | Principais achados |
1 | Estudo: Observacional retrospectivo Sujeitos: 76 pacientes Nivel de evidência: 4 - Moderado | Frequência de flebite: 100% dos pacientes. Variáveis associadas a flebite: Internação por mais de 21 dias, uso de antibióticos, cardiopatias, distúrbios metabólicos e doenças infecciosas. Grau Flebite: Não descrito Intervenções Tratamento: Realização de compressa de gelo (44,7%), troca do acesso (34,2%) e elevação do membro (2,6%). Local de internação:Unidade de internação/Clínica Médica e Centro de Terapia Intensiva |
2 | Estudo: Observacional retrospectiva Sujeitos: 96 pacientes Nivel de evidência: 4 - Moderado | Frequência de flebite: 100% dos pacientes. Variáveis associadas a flebite: Uso de dispositivo intravenoso com tempo maior de 24 horas; antibioticoterapia; uso de imunoglobulina; comorbidades como: hipertensão arterial sistêmica, diabetes mellitus, sepse e insuficiência renal crônica Grau Flebite: Grau 1 (29,9%), grau 2 (45,8%), grau 3 (22,4%) e grau 4 (1,9%) Intervenções Tratamento: Não descrito. Local de internação: Unidade de internação clínica. |
3 | Estudo: Descritivo retrospectivo Sujeitos: 1210 participantes Nivel de evidência: 4 - Moderado | Frequência de flebite: 2 pacientes Variáveis associadas a flebite: Taxa observada por dias-cateter de flebites global foi de 2.03 (30 eventos/14.713 cateter-dia x 1000 cateter-dia]. Grau Flebite: Não descrito. Intervenções Tratamento: Remoção do sítio do cateter Local de internação: Unidade Cardio-Infantil. |
4 | Estudo: Revisão integrativa da literatura Sujeitos: 14 artigos Nivel de evidência: 5 - Fraco | Frequência de flebite: A taxa mínima de flebite foi 3% e a máxima foi 59,1%. Variáveis associadas a flebite: Tempo de internação; região anatômica de punção; uso de antibióticos. Grau Flebite: Não se aplica Intervenções Tratamento: Não descrito. Local de internação: Não se aplica |
5 | Estudo: Observacional retrospectivo. Sujeitos: 96 pacientes Nivel de evidência: 4 - Forte | Frequência de flebite: 100% dos pacientes. Variáveis associadas a flebite: Sexo masculino (65%), idade acima de 65 anos (72%), tempo de permanência, localização da punção, gauge do calibre do cateter, administração de eletrólitos (6,2%), e antibioticoterapia (28%). Grau Flebite: Na aplicação da escala VIP PT-PT os scores mais frequentes foram: score 2 (n = 75; 2 sinais ou sintomas: dor junto ao local da cateterização venosa, eritema e/ou edema) e 3 (n = 15; dor ao longo do trajeto do cateter, eritema e endurecimento adjacente ao local). Intervenções Tratamento: Aplicação de gelo (n = 79); vigilância do local (n = 78); remoção do cateter (n = 71); realização de penso (n = 22); e aplicação de tratamento tópico (n = 4). Local de internação: Unidade de internação médica. |
6 | Estudo: estudo de custo direto, quantitativo, descritivo, correlacional e retrospectivo Sujeitos: 2.374 casos Nivel de evidência: 4 - Moderado | Frequência de flebite: 294 flebites (12,38%). Variáveis associadas a flebite: Tempo de internação, idade do doente, uso de amiodarona intravenosa. A análise multivariada da incidência de flebite, usando OR e um intervalo de confiança de 95%, mostra que o tempo de hospitalização (OR: 1,06; IC: 1,05-1,07) e o internamento na unidade de cuidados não intensivos (OR: 1,66; IC: 1,13-2,43) aumentam a probabilidade de desenvolver essa complicação. Grau Flebite: Não descrito. Intervenções Tratamento: Não descrito. Local de internação: Unidade de cuidados intensivos e não intensivos em cardiologia. |
7 | Estudo: estudo observacional multicêntrico prospectivo Sujeitos: 423 pacientes Nivel de evidência: 2 - Forte | Frequência de flebite: 23% pacientes Variáveis associadas a flebite: Complicação relacionada ao cateter periférico foi observada em 124 (29,7%, IC: 25,6–34) pacientes. A flebite foi responsável pela maioria, 100 (23,9%) das complicações. Quanto à gravidade das complicações, a maioria das complicações foi grau 1 em ambos flebite e infiltração Grau Flebite: A gravidade da flebite foi classificada usando o Visual Escala de Inspeção de Flebite (VIP). A escala pode variar de 0, indicando ausência de sintomas de flebite, a 5, com sinais de drenagem purulenta, vermelhidão e cordão palpável maior que 3 polegadas. Obteve-se grau 1: 69 (16.5%); Grau 2: 29 (6.9%); Grau 3: 2 (0.5%) Intervenções Tratamento: Não descrito. Local de internação: Hospitais públicos de referência da região de Amhara, Etiópia. |
8 | Estudo: estudo observacional retrospectivo Sujeitos: 277 casos Nivel de evidência: 4 - Moderado | Frequência de flebite: A proporção da incidência de flebites notificadas variou entre 1,45% e 26,09% nos meses do estudo. Variáveis associadas a flebite: Raça, sexo, estado civil, local de punção, escolaridade, idade, material utilizado para punção, grau do dano, identificação prévia de risco e conduta adotada. Grau Flebite: Não descrito. Intervenções Tratamento: Retirada do acesso venoso (63,27%), utilização de compressa fria ou quente (40,51%) e uso de antibiótico e/ou anti-inflamatório (3,61%). Apenas 3,25% dos profissionais citaram a educação em serviço com a equipe de saúde. Local de internação: Hospital de ensino, localizado no município de Salvador, Bahia, Brasil. |
09 | Estudo: Revisão de escopo Sujeitos: 52 artigos Nivel de evidência: 5 - Fraco | Frequência de flebite: Não descrito. Variáveis associadas a flebite: Assepsia na hora de punção, controle de qualidade da rede venosa, local de punção, tipo de dispositivo utilizado, idade Grau Flebite: Não descrito. Intervenções Tratamento: Pomada a base de aloe vera, chamomilla recutita em compressas úmidas, diclofenaco tópico, heparina “Essaven” gel, adesivo de nitroglicerina 5 mg e antiinflamatório ou corticosteróide em compressa quente ou úmida. Por outro lado, a aplicação de calêndula, piroxicam e óleo de gergelim têm nível de evidência de 1C Local de internação: Não se aplica. |
10 | Estudo: estudo teórico Sujeitos: não se aplica Nivel de evidência: 7 - Fraco | Frequência de flebite: Não se aplica. Variáveis associadas a flebite: Treinamentos periódicos, antissepsia, tipo de material utilizado na punção e presença de flebite anterior. Grau Flebite: Não se aplica Intervenções Tratamento: Não se aplica Local de internação: Não se aplica |
Fonte: Autoral (2024).
DISCUSSÃO
Em território brasileiro, nas situações em que o acesso periférico é limitado, a decisão de manter o cateter além das 96 horas depende da integridade da pele, duração da terapia, tipo de terapia prescrita, e devem ser documentados em registros do paciente18.
Dessa maneira, traz-se a necessidade acerca da reflexão dos reais benefícios da troca rotineira de acesso periférico, considerando os riscos de prejuízos da terapia endovenosa. Sabe-se que esta pode gerar desconforto, dor aguda, e ansiedade ocasionada pela necessidade futura de novas punções, o que compromete o bem-estar dos pacientes durante o período de internação18.
A fisiopatologia da flebite envolve um processo inflamatório caracterizado por rápida evolução. Ao sensibilizar o endotélio vascular, quer seja por fricção do dispositivo venoso, ou por acidez/hiperosmolaridade da solução administrada, gera a liberação de bradicinina e histamina, mediadores inflamatórios que provocarão vasodilatação e aumentam a permeabilidade vascular. Dessa forma, o processo inflamatório se inicia, favorecendo o extravasamento de proteínas e plasma para o espaço intersticial, determinando o edema19.
Com o aumento da agregação plaquetária estimulada pela histamina, há formação trombótica ao longo da parede do vaso que se estende até o lúmen do dispositivo venoso, originando o cordão venoso palpável e o eritema19.
A flebite possui diversas classificações segundo sua origem, sendo ela: mecânica, química ou bacteriana. A flebite mecânica ocorre quando a túnica intima venosa sofre certo abrasamento por esforço mecânico, podendo ser relacionado à inadequação da fixação do dispositivo, calibre ou material. Já a flebite química ocorre quando a solução infundida lesa a túnica íntima devido aos extremos de pH e osmolaridade, podendo ocorrer também devido à diluições inadequadas, presença de partículas da droga não dissolvidas, velocidade rápida de infusão, e característica do fármaco administrado, podendo ser vesicante ou irritante16,19,20.
Destaca-se que quanto mais ácido o composto infundido, maior o risco de desenvolvimento de flebite química. É necessário observar que as soluções de glicose acompanhadas na diluição de quimioterápicos possuem pH situados entre 3,5 a 6,5, enquanto soluções salinas possuem pH de 5,5. Consideram-se medicamentos irritantes para o endotélio vascular substâncias com pH superior à 11 ou inferior à 4,310,21.
Além disso, fluidos hipertônicos, aqueles com tonicidade superior à 375 mOsm/l, aumentam riscos de flebite química, bem como soluções com tonicidade superior à 600 mOsm/l podem induzir flebite química em intervalo menor que 24 horas10,22. Kokotis (1998)23 demonstrou que o aumento no volume de diluição diminuiu sensivelmente a incidência de flebite, bem como, inferiu que quanto mais extremo o pH da solução, maior deve ser o volume do solvente.
A flebite bacteriana é o tipo menos comum em infusões com dispositivos periféricos, estando relacionados à técnica asséptica inadequada, fixação ineficaz e contaminação da solução a ser infundida10. A figura 2 abaixo representa as causas de flebite.
Figura 2 – Causas de desenvolvimento de flebite.
Fonte: Autoral (2024).
Com base nos 10 artigos incluídos nesta revisão, pode-se verificar que o número de publicações é suficiente para suprir as necessidades, se considerarmos a importância deste indicador na qualidade assistencial. A frequência/incidência de flebite foi de 1,35% a 59,1%. Os resultados dessa revisão evidenciaram um intervalo abrangente entre os achados, e superiores quando comparado aos 5% preconizados pela Infusion Nurses Society4.
Principais cuidados para prevenção de flebite
A adoção de medidas gerais de prevenção da flebite é uma questão de fácil implementação, como noções de higienização básica e uso correto de EPI. A higienização das mãos é uma das principais medidas de prevenção de infecções, tendo sua realização reduzida por descuido dos profissionais, sendo necessários treinamentos contínuos e uma mudança no comportamento para aumentar a adesão13,16.
Além disso, a assepsia da área de inserção do cateter também é fundamental para evitar infecções, tendo uma maior evidência de eficácia o uso de preparação de clorexidina >0,5% com álcool ou clorexidina aquosa a 2%. A adoção de escalas para classificação e identificação de flebites, assim como a boa realização do exame físico com palpação e inspeção adequada das veias, podem favorecer a prevenção da flebite13,16.
A orientação do paciente bem como dos seus familiares é uma importante medida complementar de prevenção. A equipe deve instruí-los sobre a ocorrência de complicações, assim como, sobre a identificação e prevenção da mesma. Nesse sentido, a percepção de sinais flogísticos é uma forma de alertar o paciente sobre essas situações. Podendo levar a busca de um auxílio especializado de forma precoce, favorecendo a intervenção numa forma inicial da doença17.
A comunicação interprofissional e o registro adequado em prontuário são partes fundamentais no cuidado e prevenção da flebite. Dados importantes como localização exata do cateter, descrição das decisões tomadas e atualizações sobre possível ocorrência de sinais flogísticos podem auxiliar para um manejo precoce e evitar possíveis complicações. Entretanto, constantemente esses dados estão desatualizados ou registrados de forma incompleta, sendo necessário reforçar com a equipe sobre a importância do preenchimento dos prontuários com clareza, objetividade e de forma completa. Assim como, a ampliação da comunicação entre a equipe, principalmente em situações de troca de plantões para que o cuidado continue de forma adequada com a conscientização sobre a condição integral do paciente13.
O uso do cateter de inserção periférica possui divergências na literatura sobre tempo de permanência e situações de substituição. Entretanto, a remoção de cateter não essencial e atenção a sinais flogísticos no seu local de inserção, são situações com maior consenso para prevenção da flebite. Além disso, o uso de ampolas salinas se mostrou com maior risco de complicações, quando comparadas a seringas com conteúdo salino, visto que, aumenta a possibilidade de infecções e falha do cateter10,17.
A determinação da causa da flebite também se caracteriza como parte fundamental do seu processo de conduta, já que certas classes medicamentos podem levar ao desenvolvimento de uma flebite química. Fármacos ligados com extremos de pH ou irritantes possuem um risco mais elevado. As principais associações se apresentam com antibióticos, ênfase na amoxicilina com ácido clavulânico, e diuréticos, como a furosemida12.
Nesse sentido, se faz fundamental a reflexão sobre a real necessidade de uso desses fármacos, principalmente antibióticos, já que seu uso corriqueiro também pode levar ao desenvolvimento de resistência bacteriana. Além disso, avaliar a necessidade de um acesso vascular diferente, alterar a diluição da droga ou diminuir o fluxo de remoção, podendo até retirar o cateter, se risco. Assim como, considerar a possibilidade de origem medicamentosa10,12,17.
Os cuidados se justificam acerca da sua incidência de acometimento. Em uma unidade de serviço de cardiologia foi realizado um estudo de incidência, o qual avaliou por um intervalo temporal de 4 anos o desenvolvimento de flebite. Dentre os 3.729 pacientes avaliados, notou-se a incidência de cerca de 294 flebites, sendo mais recorrente no sexo masculino. As pessoas com maior incidência de flebite foram aquelas que possuíram tempo de internação médio de 13,3 dias. No entanto, indo em contraponto com a INS, a qual recomenda uma taxa aceitável de flebite igual ou inferior à 5%, independente da população envolvida4,13.
Além disso, em um estudo observacional conduzido com 423 pacientes durante um mês, notou-se que 418 pessoas foram acompanhadas por mais de 2 mil horas com cateter periférico. Dentre o tamanho da canulação do dispositivo encontrou-se prevalência maior no gauge (G)18 e 20, sendo nestes pacientes os maiores índices de flebite mecânica14.
Papel da equipe multiprofissional na prevenção de flebites
Ao discorrer sobre o papel da equipe multiprofissional na prevenção de flebites, torna-se importante destacar a participação de pacientes com idade superior a 60 anos, pois os idosos possuem grau elevado de fragilidade capilar e a túnica íntima do vaso com maior tendência a desenvolver processos inflamatórios. Isso evidencia a necessidade de maior atenção da equipe de assistência com os idosos em uso de acessos vasculares periféricos9.
Diante dessa situação, a atuação do enfermeiro como líder da equipe de enfermagem é importante para a construção e organização de uma assistência de qualidade, e na educação continuada dos técnicos e auxiliares, que são responsáveis por muitos procedimentos de enfermagem, incluindo as punções venosas, em sua maioria, e os registros9.
No estudo realizado por Mota et al.,15 a maioria das flebites foram identificadas e notificadas, tendo os enfermeiros se destacado nesse quesito com mais de 90% das notificações. No que diz respeito à identificação prévia do risco de flebite, aproximadamente metade dos pacientes tinha sido avaliada, pelo enfermeiro da unidade, como pacientes com risco para o desenvolvimento de flebite.
A identificação do enfermeiro enquanto principal notificador ratifica a importância dessa categoria profissional para a qualidade da assistência à saúde, visto que a notificação pode ser realizada por qualquer membro da equipe. As notificações dos fatos indesejáveis devem ser feitas por profissionais da linha de frente, como médicos, enfermeiros, técnicos e auxiliares de enfermagem, sem excluir as responsabilidades dos outros membros da equipe multiprofissional9,15.
Ainda se destaca que a prática de treinamentos periódicos contínuos, mudança no comportamento do profissional e na cultura da instituição são importantes para melhorar a adesão à higienização das mãos, tendo em vista a má higienização como principal causa da flebite. Além disso, o uso da abordagem tradicional associada à mídia audiovisual e técnicas inovadoras, mediadas por tecnologias, tem sido associado a melhores resultados positivos nos treinamentos de toda a equipe multidisciplinar10,11,17.
Como limitação desta revisão, nota-se a falta de informações e dados acerca do tratamento da flebite, visto que apenas quatro produções mencionam a intervenção e grau de evidência para o tratamento. Além disso, outro ponto importante é a ausência de informações sobre a flebite pós-infusional, fator que nenhum artigo mencionou.
CONCLUSÃO
Os fatores de risco para o desenvolvimento de flebite são diversos e envolvem tanto aspectos relacionados ao manejo clínico quanto à interação e comunicação dentro das equipes multiprofissionais. A manutenção de cateteres periféricos além das 96 horas, conforme a integridade da pele e a necessidade terapêutica, deve ser cuidadosamente documentada e justificada para minimizar complicações.
A educação e a orientação dos pacientes e seus familiares também desempenham um papel crucial na prevenção. A comunicação interprofissional eficiente e registros precisos em prontuários são vitais para garantir a continuidade do cuidado e a prevenção de complicações.
Além disso, cabe ao médico e ao enfermeiro o trabalho em equipe com raciocínio clínico para identificar possíveis pacientes passíveis ao desenvolvimento de flebite, sendo discutido acidez, osmolaridade bem como a avaliação da necessidade de cateteres vasculares específicos e a adequação das terapias. A integração dessas abordagens pode melhorar significativamente a qualidade do cuidado prestado aos pacientes, reduzindo a incidência de flebite e promovendo um ambiente mais seguro e confortável durante a hospitalização.
REFERÊNCIAS